ICH 三方协调指导原则
药物致癌试验的剂量选择
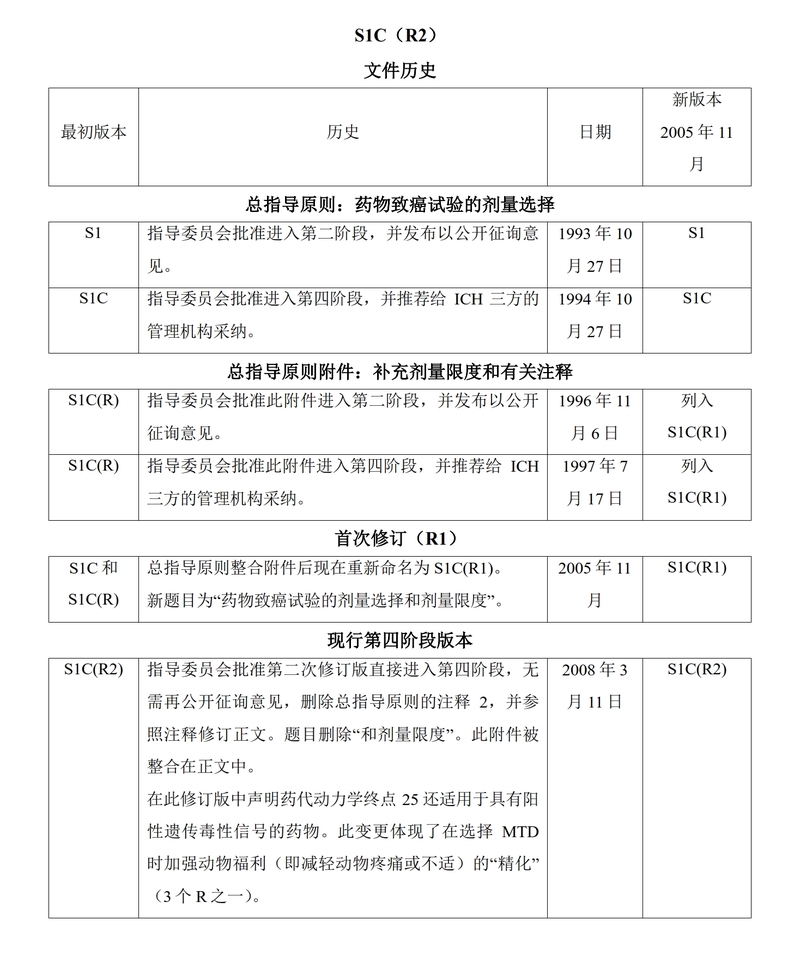
S1 C(R2)
1994 年 10 月 27 日总指导原则
进入 ICH 进程第四阶段
(2005 年 11 月整合 1997 年 7 月 17 日有关剂量限度附录)
2008 年 3 月 11 日修订
该指导原则由相应的 ICH 专家小组制定,按照 ICH 进程,已递交管理部门讨论。在ICH 进程第四阶段,最终草案被推荐给欧洲联盟、日本和美国的管理机构采纳。
药物致癌试验的剂量选择
ICH 三方协调指导原则
在 2008 年 3 月 11 日 ICH 指导委员会会议上进入 ICH 进程第四阶段,本指导原则已被推荐给 ICH 三方的管理当局采纳。
目录
1. 前言
1.1 剂量范围研究通常所考虑的因素
1.2 高剂量选择的毒性终点
1.3 高剂量选择的药代动力学终点
1.4 高剂量选择中动物和人AUC比较的标准
1.5 高剂量选择中药物的吸收饱和
1.6 高剂量选择的药效学终点
1.7 最大可行剂量
1.8 剂量限度
1.9 高剂量选择的附加终点
1.10 致癌试验的中、低剂量选择
2. 小结
3. 注释
药物致癌试验的剂量选择
1. 前言
化学药物致癌试验中选择高剂量的传统方法是以最大耐受剂量(MTD)作为标准(参见注释 1),而最大耐受剂量一般由 3 个月的毒性试验数据得出。
过去,各国药品注册管理机构对于人用药物致癌试验中高剂量的选择标准均不一致。在欧洲和日本,可根据毒性终点或所推荐的人体每日最大用药量的高倍量(以 mg/kg 计>100 倍)来进行剂量选择。然而在美国,在最大耐受剂量的基础上进行剂量选择是传统上唯一可接受的方法。各地区均以最大可行剂量作为可以接受的指标。
如果药物对啮齿类动物毒性较低,采用 MTD 就会导致致癌试验的给药量非常高,常常为临床剂量的高倍量。值得注意的是,如果啮齿类动物的给药量远远超过人体用药量,就可能出现与人用风险无关的危害,因为受试动物的生理状况有很大程度的不同,其发现可能并不反映人体给药后的结果。
理想情况下,用啮齿类动物进行药物的生物学评价时所选择的剂量应该是:
(1)适当超过人体治疗剂量的一个安全范围;
(2)能被耐受而无明显的慢性生理功能失调,并不影响生存率;
(3)充分考虑了受试物的性质和动物种属选择的合理性,基于动物实验和临床数据设计的剂量;
(4)能阐明数据与临床应用的关系。
为了协调各国药物致癌试验的高剂量选择标准,并建立一个高剂量选择的合理依据,ICH安全性专家小组开始制订一个通用的、有科学依据的高剂量选择标准。药物的某些特点不同于普通化学品,因此可以制订一个在某些方面与其他指导原则不同的指导原则,也就意味着提高致癌试验对于药物的相关性。因此需要从药理学、药代动力学和在人体的代谢消除等方面获得信息。另外,通常还应考虑特定的患者人群、拟定给药方式、给药剂量范围及人体不能耐受的毒性和/或副作用等信息。研制成药品的化合物,具有复杂的化学和药理性质以及复杂的致癌机制,要求采取灵活的方法选择剂量。
本指导原则建议采取以下指标进行药物致癌试验的剂量选择。这些指标包括:
(1)基于毒性改变的指标;
(2)药代动力学指标;
(3)吸收饱和量;
(4)药效学指标;
(5)最大可行剂量;
(6)剂量限度;
(7)其他指标。
根据所有相关的动物数据,并结合已有的人体数据,确定最合适的指标来选择致癌试验的高剂量是极为重要的。除了高剂量选择的直接依据外,也需要考虑相关的药代动力学、药效学和毒性数据。
在制订这样一个灵活方法的过程中,我们认识到目前对致癌性的基本机制了解很少。此外,尽管用啮齿类动物来预测人的致癌危险性是目前最可行的方式,但仍有其固有的局限性。因此,利用药物衍生物的血浆浓度是改进啮齿类动物试验设计的一个重要尝试,本领域的发展还需要不断验证更多的合适方法。正是因为认识到很多新的数据已提示了更新某些规范的重要性,希望本指导原则能在这一困难而复杂的领域中起到指导作用。
1.1 剂量范围研究通常应考虑的因素
当进行剂量范围研究来选择致癌试验的高剂量时,不管最终采用什么指标,所考虑的共同因素有如下方面:
(1) 现实情况是致癌试验通常采用大鼠和小鼠进行,因为大鼠和小鼠有充分的自发性肿瘤发生率的背景资料。理想条件下应采用与人类代谢特征尽可能相似的啮齿类动物品系进行研究(参见注释 2)。
(2) 在致癌试验中,对所用动物的种属和品系、雄性和雌性动物均应进行剂量范围研究。
(3) 剂量的选择一般应基于与致癌试验采用同样给药途径和方法所进行的 90 天给药毒性试验的结果。
(4) 选择合适的给药程序和方案应根据临床应用、给药模式、药代动力学和其他实际考虑。
(5) 最好能明确毒性特征和任何与剂量相关的毒性。还应考虑一般毒性、癌前期病变和/或特异性的组织增生及内分泌紊乱。
(6) 应了解代谢特征及代谢酶活性随时间的变化(诱导或抑制),以便对试验结果做出合适的解释。
1.2 高剂量选择的毒性指标
第一次 ICH 会议上,一致同意根据试验药物的药理学和毒性特征,对除 MTD 以外的致癌试验的高剂量选择指标进行评价。但目前尚未就应用 MTD 以外的其他指标达成科学上的共识。因此 ICH 安全性专家小组已同意继续使用 MTD 作为有用的致癌试验选择高剂量的毒性指标。
以下 MTD 的定义与各国注册管理机构曾发布的概念没有矛盾(参见注释 1):最高剂量或 MTD 为致癌试验中预期产生最小毒性作用的剂量。该剂量及毒性作用可从 90 天的剂量范围确定试验中观察到。需要注意的因素还有动物正常寿命或影响试验结果解释的生理功能的改变,包括与对照组相比体重的增长率减少 10%以下,有靶器官毒性,临床病理参数的明显改变等。
1.3 高剂量选择的药代动力学指标
对于在人类和啮齿类动物有相似的代谢特征,并对啮齿类动物只有较低的器官毒性(啮齿类动物对高剂量耐受性良好)的药物,能达到人体药物暴露曲线下面积(AUC)(在所推荐的每日最大剂量下)很多倍的系统暴露量,可作为药物致癌试验剂量选择的合适指标。动物全身药物暴露量水平应足够高,以达到致癌试验所需的暴露量。
应注意到,由于药物在不同种属动物的代谢和排泄模式不同,给药后组织中的浓度也不一致。所以,以血液中原形药物和代谢物的浓度作为指标来评价给药后的全身暴露量,比用给药剂量作为指标更合适。测定血浆中游离药物浓度是考察组织中游离药物浓度最合适的间接测定方法。AUC 是最全面的药代动力学指标,因其兼顾了化合物的血浆浓度和体内滞留时间。
是否可利用动物和人体血药浓度的比较来评价人体的致癌性目前尚未科学地论证。然而,基于以 MTD 进行的致癌试验数据库的分析,以啮齿类动物血浆中原型药物和/或代谢物 AUC为人的 25 倍为根据选择致癌试验的高剂量被认为是实用的(参见注释 3)。
1.4 高剂量选择中动物和人 AUC 比较的标准
以下标准尤其适用于通过确定药代动力学意义的暴露量进行高剂量选择。
(1) 获得啮齿类动物药代动力学数据所用的动物品系要与用于致癌试验的相同,且给药途径和剂量范围相同(参见注释 4、5 和 6);
(2) 获得药代动力学数据的试验应持续足够的时间,以便考察在剂量范围试验中可能发生的药代动力学参数的经时性改变;
(3) 要有药物在啮齿类动物与人体中代谢相似的证据(参见注释 7);
(4) 在评价暴露量时,要基于原型药物/代谢物或原型药物和代谢物两方面数据来比较AUC 进行科学判断,并提供判断依据。;
(5) 在估计相对暴露量时,应考虑不同种属之间蛋白结合率的差异(参见注释 8);
(6) 人的药代动力学数据应来源于包含临床每日最大给药量的研究(参见注释 9)。
1.5 高剂量选择中药物的吸收饱和量
可以用药物或其活性代谢物系统生物利用度计算得到的吸收饱和量为指标选择致癌试验的高剂量。致癌试验中、低剂量的选择应考虑药物代谢的饱和以及消除途径。
1.6 高剂量选择的药效学指标
许多药物的有效性和安全性取决于其药效学受体的选择性。以药效学指标进行高剂量选择具有化合物特异性,应根据各自特殊性科学合理地设计试验。选择的高剂量应使给药动物产生的药效学反应足够大,以避免需要进一步递增剂量。然而,此剂量不应干扰生理或体内平衡状态,从而降低研究的价值,如造成低血压和抑制凝血(会带来自发性出血的危险)。
1.7 最大可行剂量
目前,用饲料掺入法给药时,最大量是饲料量的 5%,各国注册管理部门正在重新评价这一标准。可以确信,采用本指南中讨论的药代指标(AUC 比值)对低毒药物进行致癌试验剂量设计将超过以最大可行剂量为指标的设计方法。当用其他途径给药时,高剂量的选择还应考虑到可行性和局部耐受性。
1.8 剂量限度
用本指导原则所列方法确定致癌试验高剂量时,以将剂量限定在不超过 1500mg/(kg·d)为宜(参见注释 10)。本剂量限度仅适用于推荐人用最大剂量不超过 500mg/d(参见注释 11)的情况。
应提供啮齿类动物和人对药物及其代谢物的暴露量的比较数据,这些数据有助于剂量的选择以及解释致癌试验的结果。因此,某些情况下不使用 1500mg/(kg·d)的限量,因为不能确保动物给予 1500mg/(kg·d)剂量后的暴露量能与人体所能达到的暴露量有可比性。啮齿类动物给予 1500mg/(kg·d)剂量后的系统暴露量应比人体拟定治疗剂量所能达到的暴露量至少大一个数量级(如不能达到,应尽可能增加啮齿类动物的暴露量或酌情重新考虑动物模型)。如人用剂量超过 500mg/d,高剂量还可增加至最大可行剂量。
1.9 高剂量选择的其他指标
啮齿类动物致癌试验的高剂量选择,也可运用本指导原则未提及的其他指标。采用其他指标进行剂量设计试验时必须以科学合理性为基础,要根据相应特点评价试验的设计(参见注释12)。
1.10 致癌试验的中、低剂量选择
不论选择高剂量的方法如何,致癌试验中、低剂量的选择应有助于评价试验结果与人的相关性。剂量选择应综合啮齿类动物和人类药代动力学、药效学和毒性数据,应说明选择这些剂量的理由。啮齿类动物致癌试验中、低剂量的选择应考虑以下几点(不必全部满足):
(1) 药代动力学的线性和代谢途径的饱和。
(2) 人体暴露量和治疗剂量。
(3) 啮齿类动物的药效学反应。
(4) 正常啮齿类动物的生理变化。
(5) 作用机制的信息和该作用存在阈值的可能性。
(6) 在短期试验中观察到的毒性,难以预测毒性的发展。在短期试验中观察到的非预期毒性。
2. 小结
本指导原则概括了治疗药物致癌试验高剂量选择的六个标准:最大耐受量、25 倍 AUC 比值(啮齿类动物:人)、剂量限制性药效学作用、吸收饱和、最大可行剂量及剂量限度。采用其他药效学、药代动力学或毒性学指标时,应考虑科学合理性和各自的优缺点。在所有情况下都应进行适当的剂量范围研究。进行致癌试验剂量选择和动物种属/品系选择时应考虑所有相关的信息,包括人体用药情况、暴露模式和代谢等因素。利用多种剂量选择标准,将为设计最佳的药物致癌试验提供更大的灵活性。
3. 注释
注释 1
以下为以毒性为终点的概念,描述最大耐受量:
The US Interagency Staff Group on Carcinogens 对 MTD 的定义如下:“目前所推荐的最高剂量为,当以此剂量进行长期试验时,正好足以产生最小的毒性,且未因致癌性以外的其他作用而导致动物正常寿命的明显改变。这个剂量有时称为最大耐受量(MTD),是根据亚慢性试验(通常为 90 天)的死亡率、毒性和病理学改变而确定的。MTD 不应产生严重的形态学毒性而干扰试验结果的解释,其占动物饲料的比例不能大到改变饲料的营养组成,从而导致营养失调。”“MTD 起初是根据在亚慢性试验中所观察到的体重增长的减少而确定的,即导致体重增长率减少不超过 10%的最高剂量。然而,最近的研究和对多个致癌试验评价的结果表明,应根据更广泛的生物学信息来改善 MTD 的确定方法。。体重及器官重量的改变以及血液、尿液和生化指标的显著改变,与通常较明确的毒性、病理或组织病理学指标相结合,将有利于 MTD的判断。”(:Environmental Health Perspectives,V01.67,pp.201~281,1986)。
日本厚生省的定义如下:“在致癌试验中,与对照组相比,抑制动物体重的增长在 10%以下,并且没有药物相关性死亡发生,并且一般体征和实验室检查数据没有明显改变的剂量可用作致癌试验的最高剂量。”(药物毒性试验指导原则第 5 章,127 页,1985)。
欧洲联盟药品委员会的定义如下:“最高剂量应产生最小的毒性作用。例如,10%的体重减轻或生长障碍,或有最小的靶器官毒性,靶器官毒性表现为生理功能的衰竭并最终反映在病 理学改变上。”(欧洲联盟药品管理条例,V0l.Ⅲ,1987)。
注释 2
这并不意味着所有啮齿类动物品系的代谢特征都需要被考察,但应检测一些用于致癌试验的标准品系。
注释 3
为了确定以人体 AUC 的多少倍作为致癌试验的高剂量是合理的,ICH 对基于 MTD 进行的、并且有可用于比较 AUC 的人和啮齿类动物的药代动力学数据的致癌性试验结果进行了回顾性分析。
在 35 项以 MTD 进行的药物致癌试验中有足够的大鼠和人体药代动力学数据,大约 1/3 的系统暴露量比值小于或等于 1,另外 1/3 的比值界于 l~10 之间。
分析相对系统暴露量比值、相对剂量比值(大鼠mg/kg:人mg/kg MRD)及以体表面积调整后的剂量比值(大鼠mg/m2 MTD:人mg/kg。MRD)之间的相互关系,并结合上述数据库进行分析,结果发现,相对系统暴露量与以体表面积表示的剂量比值具有更好的相关性,比以体重表示的剂量的相关性好。当以这一方法分析FDA扩充数据库中的 123 个化合物时,观察到一个类似的相对系统暴露量的分布。在相对系统暴露量比值的选择上(AUC比值,用于高剂量的选择),应考虑一个能充分反映安全范围的比值,该比值能用于检测已知或可能的人体致癌物,并可通过化合物的合理比例得到。
为了说明检测已知的或可能对人有致癌性的药物的问题,对大鼠试验结果为阳性的 IARC(WHO 国际癌症研究署)I 类和ⅡA 类药物(IARC 的致癌性分类,译者注)进行了暴露量和/或剂量比值的分析。对于非那西汀,已有充分的大鼠和人体药代动力学数据表明,在大鼠致癌试验中,相对系统暴露量比值至少为 15 才可得到阳性结果。大鼠致癌试验结果为阳性的 14个 IARC I 和ⅡA 类药物中的大多数则缺乏可用于分析的足够的药代动力学数据。对于这些化合物,采用以体表面积调整的剂量比值作为相对系统暴露量比值的替代指标。这一分析结果表明,对于啮齿类动物,与体表面积相关的剂量比值为 10 或更高时,才可用于确定这些药物的潜在致癌性。
根据上述结果,可以考虑将系统暴露量的 25 倍作为高剂量选择的一个有用的药代动力学指标。在 FDA 数据库中,约 25%试验过的化合物达到此值(参见注释 10),此值能足以检测已知的或可能对人有致癌性的药物(IARC I、ⅡA 类),并反映出合适的安全范围。数据表明,超过 75%的过去基于 MTD 进行致癌试验的药物,其致癌试验中的高剂量都是 AUC 的 25 倍或更高。
注释 4
啮齿类动物 AUC 和代谢物特征可从作为亚慢性毒性试验或剂量范围确定试验一部分的独立的稳态动力学研究中获得。
注释 5
啮齿类动物的 AUC 值通常可以根据给药途径和已有的受试化合物药代动力学特征,利用少量动物获得。
注释 6
应使用合适的灵敏度和精确度的分析方法来测定啮齿类动物和人类的血药浓度。
注释 7
如果有可能,建议进行人和啮齿类动物体内代谢特征研究。但在缺少合适的体内代谢数据的情况下,体外代谢数据(如从肝脏切片,未诱导的微粒体酶制备物)也能对不同种属之间代谢的相似性提供适当的依据。
注释 8
尽管体内方法是测定游离型药物的最佳方法,但是通过体外测定原型药物和/或代谢物的蛋白结合(覆盖了啮齿类动物和人 in vivo 试验的剂量范围),从而估计游离药物的 AUC 值也是可行的)。当蛋白结合率在人和啮齿类动物都较低时,或者在啮齿类动物蛋白结合率高并且游离药物浓度比人高时,进行药物总血浆浓度的比较是适当的;当蛋白结合率较高并且游离药物在人比啮齿类动物高时,应采用游离药物浓度的比值。
注释 9
人体系统暴露量数据可来自正常志愿者和/或患者的药代动力学监测,应考虑到药物的暴露量在个体间可能存在很大的差异。当临床每日最大给药量不清楚时,应至少采用人体产生所需药效的剂量以获得药代动力学数据。
注释 10
FDA 近 900 项致癌试验数据库显示,约有 20 个试验的高剂量为 l000mg/kg 或以上。这些试验中约 10 个有致癌反应,其中 7 个仅在 1000mg/kg 或以上剂量时结果为阳性。注册管理部门认可了其中部分试验的结果。根据这些结果,致癌试验的剂量限度应为 1500mg/kg 而不是l000mg/kg,以排除由于剂量限度采用了 1000mg/kg 而无法检测出致癌性的风险。
注释 11
如果药物在啮齿类动物中仅在高于人体暴露量的 25 倍时呈阳性结果,可不考虑这种结果对人体有相关的危险性。
已有数据表明比较啮齿类动物和人类之间的系统暴露量时用mg/m2比mg/kg更好(参见上面的注释 3)。因此,人用剂量以mg/m2为单位应至少低于致癌试验高剂量的 25 倍。大鼠剂量从mg/kg,转换至mg/m2的转换因子为 6~7(6.5),人用剂量从mg/kg转换至mg/m2的转换因子为40 。 因 而 啮 齿 类 动 物 与 人 体 系 统 暴 露 量 的 比 值 应 约 等 于 25 ( mg/m2 ) 或 150 ( mg/kg )(150≈25×40/6.5)。因此,人用剂量在 10mg/(kg·d)以下(约 500mg/d或更低)时,大鼠试验的高剂量可为 1500mg/kg。
注释 12
采用其他药学指标以选择合适的高剂量目前仍在讨论之中(如其他的药效学、药代动力学和毒性指标以及最大可行剂量的替代)。
剂量范围研究——剂量设计实验
终点——指标
所推荐的人体每日最大用量——临床每日最大给药量
附件:
S1C(R2) Dose Selection for Carcinogenicity Studies of Pharmaceuticals.pdf







